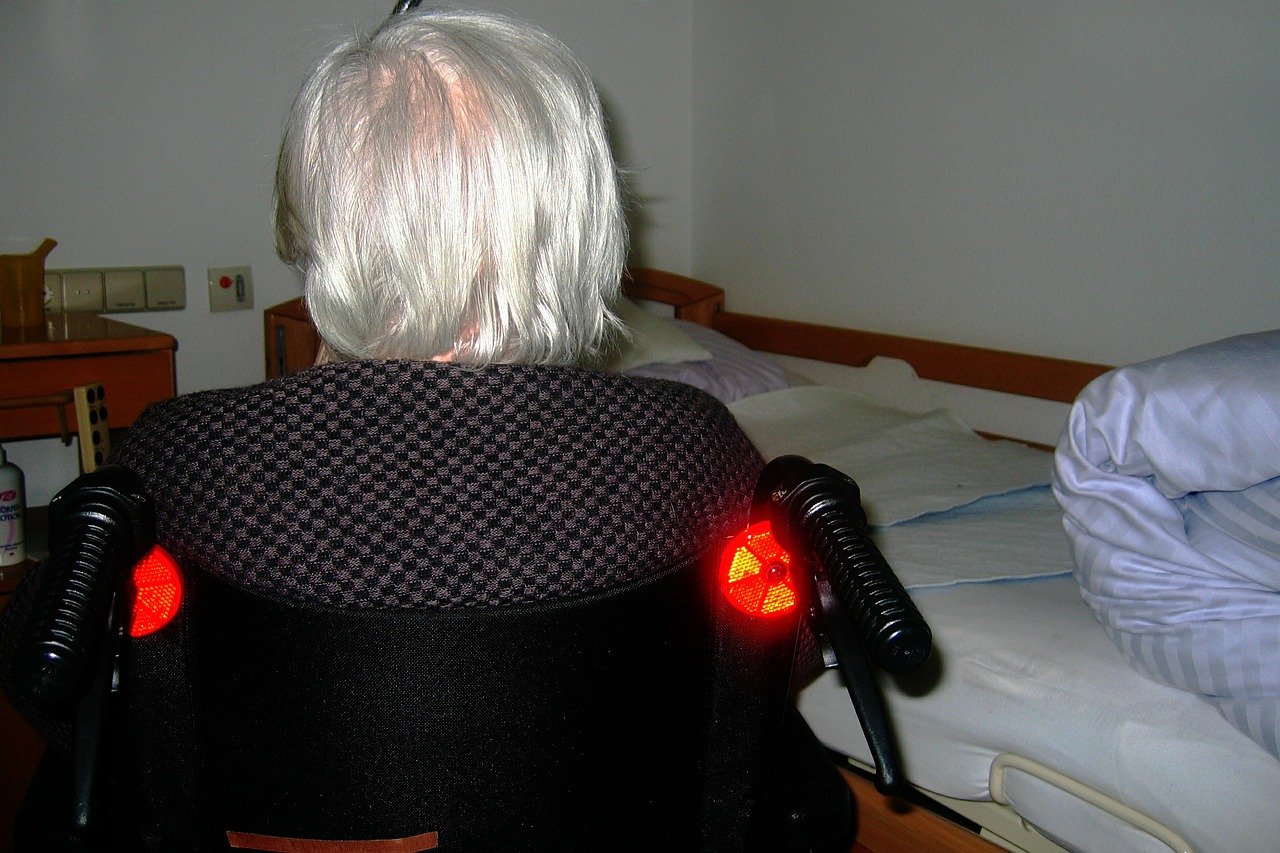
Palvelutalossa asuvalla vanhuksella on tarve nousta sängystä pyörätuoliin, jonka avulla hän siirtyy kylpyhuoneeseen aamupesulle. Vanhus pystyy varaamaan painoa jaloilleen mutta ei ottamaan askelia, tasapaino on heikko ja muutenkin on väsynyt olo. Hän tarvitsee hoitajan apua siirtymiseen. Hoitaja ei tietenkään pysty nostamaan vanhusta yksin pyörätuoliin, vaan he käyttävät apuna siirtymisen apuvälinettä esimerkiksi liukulautaa, siirtymistasoa tai kääntölevyä. Mitä jos tätä siirtymisen apuvälinettä ei olisikaan saatavilla? Mitä jos sen käytölle ei ole aikaa, sillä hoitajalla on kiire toisen asukkaan luo? Jäävätkö siirtymisen apuvälineet käyttämättä ja jos jäävät, niin miksi?
Apuvälinetekniikan (AMK) opinnäytetyöhömme liittyen teimme verkkokyselyn siirtymisen apuvälineiden käytöstä asumispalveluissa työskenteleville hoitajille. Kyselyyn vastasi anonyymisti 154 henkilöä.
Siirtymisen avustaminen
Hoitajan työ on usein psyykkisesti ja fyysisesti raskasta. Työtehtävinä on tukea asukasta päivittäisissä toiminnoissa, joita ovat muun muassa peseytyminen, pukeutuminen ja syöminen. Hoitaja on asukkaan tukena siirtymistilanteissa ja hoitajan tukena ovat siirtymisen apuvälineet. Jokaisen asiakkaan kohdalla tulisi miettiä, kuinka siirtymisen voi toteuttaa ergonomisesti ja turvallisesti. Turvallinen siirtyminen on myös asukkaan oikeus.
Asukkaan liikkumisen avustaminen ja käsin tehtävät nostot ja siirrot ovat hoitotyön fyysisesti raskaimpia työtehtäviä. Perusperiaatteena on välttää pitkäaikaista työskentelyä huonossa asennossa ja asukkaan nostamista käsivoimin. (Potilassiirrot n.d.) Siirtymistilanteita helpottamaan on kehitetty apuvälineitä, jotka takaavat toimivampaa ja turvallisempaa siirtämistä. Niiden käyttö parantaa hoitajien työasentoja ja vähentää fyysistä kuormitusta. (Takala & Kukkonen 1987.)
Teimme kyselyn, jossa selvitettiin kuuden yleisimmän lääkinnällisen kuntoutuksen siirtymisen apuvälineen tai apuvälineryhmän käyttöä työpaikoilla. Näitä apuvälineitä ovat liukulauta, kohottautumistelineet, henkilönostin, siirtymistaso, nostovyöt ja -valjaat sekä kääntölevy. (Valtakunnalliset lääkinnällisen kuntoutuksen apuvälineiden luovutusperusteet 2018.)
Hoitajien omat kokemukset siirtymisen apuvälineiden käytöstä
Kyselyyn vastasi 154 henkilöä, joista noin kolmannes on ammatiltaan lähihoitajia ja jotka työskentelevät ikäihmisten palveluasumisessa. Muut vastaajat ovat ammatiltaan sairaanhoitajia, hoitoapulaisia sekä sosiaali- ja terveysalan opiskelijoita. Jokainen kyselyssä esitetty apuväline löytyi vähintään puolelta vastaajien työpaikoilta. Näistä yleisimmät olivat liukulauta, henkilönostin sekä nostovyöt ja -valjaat. Pääosin siirtymisen apuvälineitä käytetään aktiivisesti, niille on tarvetta ja niiden käytölle on sekä aikaa että tilaa.
Siirtymisen apuvälineestä riippuen vastaajista noin puolet kertoivat saaneensa tarpeeksi koulutusta ja perehdytystä sen käyttöön, kun taas noin puolet eivät. Ainoastaan henkilönostimen käytöstä koettiin saaneen koulutusta opiskeluaikoina ja perehdytystä työpaikoilla enimmäkseen hyvin. Apuvälineitä käytettiin vastaajien mukaan välillä myös niiden asukkaiden siirtämiseen, joille se ei ollut sopiva, vain koska sopivampaa siirtymisen apuvälinettä ei ollut saatavilla.
Tarpeesta huolimatta kaikki siirtymisen apuvälineet jäivät ajoittain käyttämättä. Kyselyssä oli jokaisen siirtymisen apuvälineen kohdalla avoin kysymys, joissa kysyttiin miksi apuväline jää mahdollisesti käyttämättä. Vastauksista syiksi apuvälineen käyttämättä jättämiselle nousivat esiin ajanpuute, osaamattomuus, huono saatavuus, sopimattomuus sekä haluttomuus käyttää niitä. Välillä myös joko asukas tai työkaveri oli esteenä siirtymisen apuvälineen käytölle:
” Työtovereiden suhtautuminen apuvälineisiin nuivaa. Toisin sanoen eivät koe niitä tarpeellisiksi ja kokevat siirrot esim. kopilla nopeammaksi ja helpommaksi”
” Kyllä jää (käyttämättä), koska on kiire ja jos liukulauta ei sillä hetkellä ole käden ulottuvilla niin siirretään ilman”
” Nopeampi antaa vaan käsi, josta asukas pitää kiinni ja nykii itsensä ylös… Näin myöskin työtovereiden toimesta.”
”Nostovyön käyttö siirtotilanteessa on monelle vieras, pitäisi määrätietoisemmin käyttää ja harjoitella käyttöä.”
”Huonokuntoinen apuväline”
“Jää käyttämättä, koska meillä on kolme henkilönostinta, joita jaetaan usean osaston kesken.”
Tarkoituksena oli selvittää, ovatko asumispalveluissa käytettävät siirtymisen apuvälineet aktiivisessa ja tarkoituksenmukaisessa käytössä sekä kiinnittää huomiota niiden käyttöön. Tavoitteena oli myös tuoda esille hoitajien omia kokemuksia siirtymisen apuvälineiden käytöstä. Vastaukset olivat johdonmukaisia aikaisempien tutkimusten kanssa aiheesta, joka voi kertoa siitä, että siirtymisen apuvälineet jäävät säännöllisesti käyttämättä siirtotilanteissa syistä, joita tulisi pyrkiä eliminoimaan jo työn järjestelyn tahoilla. Ongelman laajuuden ja yleisyyden selvittämiseksi tarvittaisiin laajempaa selvitystä aiheesta.
Kirjoitus perustuu apuvälinetekniikan AMK-tutkinnon opinnäytetyöhön Siirtymisen apuvälineiden käyttö asumispalveluissa – kysely hoitajille 2019.
Kirjoittajat:
Katariina Piippanen, apuvälinetekniikan opiskelija (AMK), Metropolia Ammattikorkeakoulu
Maija Vehviläinen, apuvälinetekniikan opiskelija (AMK), Metropolia Ammattikorkeakoulu
Lähteet
Potilassiirrot n.d. Työterveyslaitos. Saatavana osoitteessa: <https://www.ttl.fi/tyoymparisto/ergonomian-tietopankki/potilaan-hoitaminen/potilassiirrot/> Luettu 20.11.2019.
Takala, E.-P.; Kukkonen, R. 1987. The handling of patients on geriatric wards. A challenge for on-the-job training. Applied Ergonomics 1987, 18.1, 17–22.
Valtakunnalliset lääkinnällisen kuntoutuksen apuvälineiden luovutusperusteet – Opas apuvälinetyötä tekeville ammattilaisille ja ohjeita asiakkaille. 2018. Sosiaali- ja terveysministeriön raportteja ja muistioita 35/2018. Saatavana osoitteessa: <http://julkaisut.valtioneuvosto.fi/bitstream/handle/10024/161068/rap%2035_2018.pdf> Luettu 16.3.2019.
Sinua saattaisi kiinnostaa myös nämä
Estääkö stigma lihavien laadukkaan kuntoutuksen?

22.8.2024
Rehablogi
Lihavuus on maailmanlaajuisesti merkittävä kansanterveydellinen huolenaihe. Yhteiskunnallisella tasolla lihavuus nähdään perinteisesti yksilön vastuulla olevana liikuntaan ja ravitsemukseen liittyvänä ongelmana. Lihavuuteen liittyy vahvaa stigmaa, joka saattaa ulottua myös terveydenhuollon ammattilaisten asenteisiin ja toimintaan. Kun lihava asiakas tulee kuntoutukseen, näemmekö hänet ainutlaatuisena yksilönä omine tavoitteineen, vai liikakiloja kantavana ihmisenä, jonka ensisijaisena tavoitteena tulisi olla painon pudottaminen?
Merkittävästi lihavien ihmisten väestönosuus maailmassa on kasvanut huomattavasti (WHO 2024). Kuntoutuksen kannalta lihavuus on merkittävä ilmiö, koska siihen liittyy useita fyysisiä ja psyykkisiä sairauksia ja terveysriskejä. Siihen liittyy myös vahvoja negatiivisia stereotypioita, sekä laajasti hyväksyttyä stigmaa ja syrjintää, joka ulottuu elämän kaikille osa-alueille työnteosta ja harrastuksista itsestä huolehtimiseen ja terveydenhuoltoon. (Koivumäki ym. 2023: 12, 22–23, 28–40; Haracz & Ryan & Hazelton & James 2013: 356–3 57; Puhakka 2023: 14–15; Lee ym. 2019: 28–29, 34; Chakravorty 2021).
Eurooppalaisen lihavien tukijärjestön ECPO:n (European Coalition for People living with Obesity) sivusto käyttää termiä ‘’weight bias’’, jolla viitataan negatiivisiin uskomuksiin ja asenteisiin ylipainoista henkilöä kohtaan. Ennakkoluulot voivat olla hienovaraisia tai näkyviä ja ilmentyä sanallisesti tai fyysisesti. (ECPO.)
Yhteiskunnassa vallitseva stigma voi muuttua ihmisen sisäiseksi käsitykseksi itsestään, omista mahdollisuuksistaan ja oikeuksistaan. Sisäistetyn stigman myötä ihminen saattaa eristäytyä ja lakata tekemästä hänelle merkityksellisiä asioita. (Strand 2024.) Kuntoutuksen näkökulmasta tämä saattaa vaikuttaa heikentävästi ihmisen kokonaishyvinvointiin.
Painosta johtuvan stigman kokeminen voi vaikuttaa terveyteen ja hyvinvointiin painosta tai BMI:stä riippumatta (ECPO). Suomessa aikuinen määritellään ”merkittävän lihavaksi”, kun hänen pituuden ja painon suhde, eli painoindeksi (BMI), on 30 kg/m2 tai enemmän. Tästä ylöspäin luokituksia on sairaalloiseen lihavuuteen saakka. (Mustajoki 2023.)
Stigma terveydenhuollossa
Kuntoutuksen piirissä on jo pitkään puhuttu paradigman muutoksesta, jossa keskeistä on asiakkaan roolin muuttuminen objektista subjektiksi, elämäänsä suunnittelevaksi toimijaksi, joka osallistuu täysivaltaisena kumppanina kuntoutuksen suunnitteluun ja päätöksentekoon (Järvikoski 2014: 74–75). Asiakasta ei siis nähdä kuntoutustoimenpiteiden kohteena, vaan oman elämänsä asiantuntijana. Toteutuuko tämä lihavien ihmisten arjessa? Vaikka lihava asiakas kertoisi elämänsä muihin osa-alueisiin liittyvistä haasteista ja hyvinvointihuolista, terveydenhuollossa häntä ei välttämättä kuulla, vaan keskitytään hänen ylipainonsa “hoitamiseen”.
ECPO kertoo tutkimuksesta, jossa 66 % painonhallintaohjelmaan osallistuneista aikuisista koki leimaantumista laiskaksi tai huonosti motivoituneeksi hoitohenkilökunnan ja lääkäreiden toimesta (ECPO). Mikäli Suomen terveydenhuollossa ja kuntoutuksessa on samankaltaisia kokemuksia, tukee se tarvetta yhdenmukaisille eettisille toimintaohjeille koskien vastuullista painopuhetta ja -käytänteitä (Koivumäki ym. 2023: 4, 21–23).
Yhdenvertaisuuslaki kieltää syrjinnän henkilöön liittyvien syiden perusteella ja mainitsee syrjinnän muotona myös kohtuullisten mukautusten epäämisen (Yhdenvertaisuuslaki 1325/2014). Lakiin perustuen monet ammattieettiset ohjeet korostavat asiakkaan tasavertaista kohtelua. Esimerkiksi toimintaterapeuttien ammattieettisten ohjeiden mukaan asiakkaan henkilökohtaiset ominaisuudet eivät saa vaikuttaa siihen, miten toimintaterapeutti kohtelee asiakastaan (Suomen toimintaterapeuttiliitto 2011).
Tästä huolimatta kuntoutuksen ammattilainen voi jopa tiedostamattaan nähdä asiakkaansa yhteiskunnassa vallitsevan negatiivisen stigman kautta – ei ihmisenä, vaan lihavana ihmisenä. Tämä voi estää kuntoutuksen todellista vaikuttavuutta ja asiakkaalle aidosti merkityksellisten tavoitteiden asettamista tai saavuttamista.
Toimintaterapia osallisuuden mahdollistajana
Toimintaterapian keskeinen tavoite on lisätä hyvinvointia mahdollistamalla ihmisen osallistuminen hänelle merkitykselliseen toimintaan hänen omassa arkiympäristössään (Forsyth 2017: 166). On siis oleellista hyväksyä asiakas juuri sellaisena, kun hän sillä hetkellä on, keskittyä hänen voimavaroihinsa ja laatia tavoitteet hänen arkensa kannalta merkittävien toimintojen pohjalta.
Kemmisin, Ashbyn ja McDonald-Wicksin (2023) tutkimus esittää lihavien ihmisten osallisuuden, arjen toimijuuden ja hyvinvoinnin edistämiseksi sähköisiä liikkumisen apuvälineitä. Näiden hyötyjä käyttäjille ovat:
autonomian ja osallistumisen mahdollisuuksien paraneminen
työssä käymisen helpottuminen ja mahdollistuminen, jolloin autettavasta tulee parhaimmillaan tuottava yhteiskunnan jäsen
mielenterveyden ja kokonaishyvinvoinnin paraneminen
sosiaalialan palveluiden ja tukien tarpeen oletettu väheneminen.
Suomessa, toisin kuin esimerkiksi Portugalissa, Alankomaissa, Italiassa ja Saksassa (Batterham 2021: 1), lihavuutta ei luokitella sairaudeksi tai vammaksi, mikä on edellytys kuntoutuksen näkökulmasta toimintaa parantavien apuvälineiden myöntämiseksi. Lihavuus itsessään ei siis ole peruste vaikkapa sähköisen pyörätuolin myöntämiselle, vaikka se parantaisi asiakkaan elämänlaatua ja toimintakykyä merkittävästikin. Liikkumista helpottavan apuvälineen käyttö voisi kuitenkin olla merkittävä askel kohti lisääntynyttä aktiivisuutta ja kokonaishyvinvointia.
Tämä on menetetty mahdollisuus, sillä toiminnalla voi olla itseään voimistava vaikutus: yksi muutosta oikeaan suuntaan auttava asia voi saada aikaan muita muutosta vahvistavia seuraamuksia. Inhimillisen toiminnan mallin (MOHO) mukaan ihmisen lisääntynyt tunne oman toimintansa tehokkuudesta ja minäpystyvyydestä lisää hänen aktiivisuuttaan ja motivaatiotaan toimia, ja edistää näin muutosta (Taylor 2017: 42–44). Syntyy itseään ruokkiva positiivinen, hyvinvointia vahvistava kierre.
Jos terveydenhuollon – ja yhteiskunnan – lähtökohtana on saada lihavat ihmiset laihtumaan, voi olla haastavaa saada läpi esimerkiksi apuvälinesuositukset, jotka edistävät liikkumista, mutta eivät liikuntaa. Jos yleisien tilojen suunnittelussa ei huomioida lihavien ihmisten vaatimia mitoituksia, ne ovat lihaville esteellisiä ja saavuttamattomissa apuvälineistä huolimatta.
Jotta lihavien ihmisten oikeus ja mahdollisuus toimia aktiivisina yhteiskunnan jäseninä sellaisina kuin he ovat toteutuisi, tarvitaan muutosta sekä sosiaalisessa että fyysisessä ympäristössä. Toimintaterapia voi toimia tässä suunnannäyttäjänä tarjoamalla asiakaslähtöisen lähestymistavan kuntoutukseen, joka ei syyllistä lihavia ja vaadi heitä laihtumaan, vaan keskittyy toiminnallisten tavoitteiden mahdollistamiseen asiakkaiden olemassa olevia voimavaroja hyödyntäen ja vahvistaen.
Omien asenteiden tarkastelu askeleena kohti muutosta
Lihavuuteen liittyvää stigmaa lisää se, että lihavuus ja lihavuuteen johtaneet syyt nähdään yksilön ongelmina. Lihava ihminen saa osakseen moraalista paheksuntaa, joka perustuu paheksujan oletettuihin päätelmiin lihavasta henkilöstä. (Koivumäki ym. 2023: 4, 21–23.) Onkin syytä pohtia, kenelle lihavuus on ongelma. Toimintaterapiassa keskitytään ihmisen ainutlaatuisuuteen ja yksilöllisyyteen. Inhimillisen toiminnan malli painottaa asiakaskeskeistä, toimintalähtöistä työskentelyä, jossa henkilön tahto on kuntoutuksen lähtökohta (Taylor 2017: VII).
Jos lihava ihminen on tyytyväinen omaan kehoonsa ja painoonsa vaikka tarvitseekin jonkinlaista muutosta arkeensa, kenelle se on ongelma? Ollaanko kuntoutuksessa valmiita näkemään lihavan henkilön sijaan henkilö, jolla on toimintaa rajoittavia tekijöitä ja lihavuudesta riippumattomia toiveita?
Ajatus siitä, että lihavuus on kiloja kantavan ihmisen oma syy ja häpeän aihe, poikkeus hyväksytystä normista, on kiistaton osa kulttuuriamme ja siten myös meitä. Se on ajattalutapa, johon meidät on kasvatettu. Myös toimintaterapeutit ovat yhteisöissään eläviä ihmisiä, joilla voi itsellään olla lihavuuteen liittyviä, stigmaa lisääviä ennakkoluuloja ja toimintamalleja. Itsereflektio ja omien asenteiden tarkastelu voivatkin olla ensimmäinen askel kohti laajempaa yhteiskunnallista asennemuutosta.
Asennemuutoksella vaikuttavaa ja laadukasta kuntoutusta kaikille
Toimintaterapeuteilla on kuntoutuksen ammattilaisina asemaa ja valtaa muuttaa ihmisten asenteita. Esimerkiksi Townsendin ym.:n kehittämän Kanadan toiminnallisuuden ja sitoutumisen mallin (CMOP-E) mukaan toimintaterapeuttien ammatillisiin rooleihin kuuluu asiakkaiden puolestapuhujana toimiminen. Tälle roolille keskeistä on edistää asiakkaiden oikeuksia, tuoda esiin sellaisia asioita, joita muut eivät ole huomioineet, ja haastaa ihmisiä – esimerkiksi apuvälinepäätöksiä tekeviä lääkäreitä – ajattelemaan uudella tavalla. (Hautala ym. 2019: 219.)
Inhimillisen toiminnan malli puolestaan näkee toimintaterapeutit yhteisöön ja sosiaalisiin rakenteisiin ja asenteisiin vaikuttavina tekijöinä, jotka voivat vaikuttaa myös palveluiden mahdollistamiseen (Taylor 2017: 95–96). Tämä on rooli, johon jokainen toimintaterapeutti voi omalta osaltaan tarttua oman toimintaympäristönsä puitteissa.
Koivumäki ym. tuovat artikkelissaan esille näkökulman siitä, miten stigman vähentämistä lihavien ihmisten kohdalla voitaisiin edistää yhdenmukaistamalla lihavuuteen liittyvää viestintää. Lihavuutta koskevaan viestintään tulisi laatia eettiset ohjeet ja yhdenvertaisuuslakiin olisi lisättävä sieltä tällä hetkellä puuttuva kielto syrjintään koon tai painon perusteella. Yhdenmukaiset ohjeistukset ja säännöt tukisivat vastuullista painopuhetta ja -käytäntöjä. (Koivumäki ym. 2023: 4, 21–23.)
Kuntoutusta ei tehdä siihen osallistuvien ammattilaisten takia vaan siksi, että asiakkaiden kokemus omasta arjestaan olisi mahdollisimman hyvä. Kuntoutuksen tehokkuuden kannalta on olennaista, että tavoitteet ovat asiakkaalle itselleen merkityksellisiä ja yhteistyö arvostavaa ja turvallista. Meistä jokainen voi varmasti samaistua ajatukseen, että haluaa tulla kohdatuksi omana itsenään, ainutlaatuisena ihmisenä, ei jonkin ominaisuuden kautta määriteltynä poikkeuksena.
Eikö siis olisi kohtuullista olettaa, että myös kuntoutuksessa pureudutaan merkittäviksi kokemiimme haasteisiin muiden määrittelemien ongelmien sijaan? Riippumatta siitä, paljonko painamme.
Kirjoittajat
Johanna Santanen, Meri Savolainen, Mervi Seppälä, Marleena Sihvonen ja Laura Vinha ovat 3. vuoden toimintaterapeuttiopiskelijoita Metropolia Ammattikorkeakoulusta.
Lähteet
Batterham, Rachel 2021. Switching the focus from weight to health: Canada’s adult obesity practice guideline set a new standard for obesity management. Näkökulma-kirjoitus. Eclinialmedicine 31 (100636).
Chakravorty, Triya 2021. Fat shaming is stopping doctors from helping overweight patients – here’s what medical students can do about it. British Medical Journal (Online) 375. Viitattu 19.3.2024.
ECPO. European Coalition of People living with Obesity. What is stigma. Viitattu 18.3.2024
Forsyth, Kirsty 2017. Therapeutic reasoning: Planning, implementing, and evaluating the outcomes of therapy. Teoksessa Taylor, Renée (toim.). Kielhofner’s Model of Human Occupation. 5. Painos. Philadelphia: Wolters Kluwer. 159–172.
Haracz, Kristy & Ryan, Susan & Hazelton, Michael & James, Carole 2013. Occupational therapy and obesity: An integrative literature review. Australian Occupational Therapy Journal 60 (5). 356–365.
Kemmis, Emma & Ashby, Samantha & mcdonald-Wicks, Lesley 2023. Exploring the use of powered mobility devices and occupational participation for people with obesity. Australian Occupational Therapy Journal 70 (6). 690–700.
Koivumäki, Terhi & Harjunen, Hannele & Hagström, Tiia & Mikkilä, Katri & Pusa, Tuija & Lahti- Koski, Marjaana 2023. Kohti eettistä ja vastuullista painopuhetta ja -käytäntöjä. Lihavuuden stigma ja sen vähentäminen. Valtioneuvoston selvitys- ja tutkimustoiminnan julkaisusarja 2023:10. Viitattu 18.3.2024
Lee, Gerogina & Platow, Michael & Augoustinos, Martha & Van Rooy, Dirk & Spears, Russel & Bar-Tal, Daniel 2019. When are anti-fat attitudes understood as prejudice versus truth? An experimental study of social influence effects. Obesity Science & Practice 5 (1). 28–35.
Mustajoki, Petteri 2023. Painoindeksi (BMI). Lääkärikirja Duodecim. Terveyskirjasto. Kustannus Oy Duodecim. Alkuperäinen artikkeli julkaistu 5.12.2020. Viitattu 12.1.2024.
Puhakka, Anna 2023. Kehopositiivisuusaktivismin ensimmäinen aalto Suomessa. Tieteessä tapahtuu 5. 14—18. Viitattu 19.3.2024.
Hautala Tiina, Hämäläinen Tuula, Mäkelä Leila, Rusi-Pyykkönen Mari. Toiminnan voimaa. Toimintaterapia käytännössä. Helsinki: Edita. 2019.
Järvikoski, Aila 2014. Monimuotoinen kuntoutus ja sen käsitteet. Sosiaali- ja terveysministeriön raportteja ja muistioita 2013:43. Helsinki: Sosiaali- ja terveysministeriö.
Strand, Teija 2024. Stigma ja syrjintä. Terveyden ja hyvinvoinnin laitos. Viitattu 18.3.2024
Suomen toimintaterapeuttiliitto. Toimintaterapeuttien ammattieettiset ohjeet. Viitattu 19.3.2024.
Taylor, R.R. 2017. Kielhofner ́s Model of Human Occupation. 5. Edition. Philadelphia: Wolters Kluwer
WHO 2024. Obesity and overweight. Viitattu 24.5.2024.
Yhdenvertaisuuslaki 2014/1325. Annettu 30.12.2014. Viitattu 19.3.2024
Kuntoutujalähtöinen etäpalvelu tukee toimintakykyä arjessa

7.5.2024
Rehablogi
Toimintakyky vaikuttaa vahvasti ihmisen yleiseen hyvinvointiin ja elämänlaatuun ja ihmisillä on oikeus nauttia elämästä. Aivoverenkiertohäiriön (AVH) sairastaneiden kuntoutujien toimintakykyä voidaan tukea sekä arjessa selviytymistä parantaa erilaisilla palveluilla, muiden ihmisten tuella sekä elinympäristöön liittyvillä tekijöillä (Mitä toimintakyky on?). Miten toimintakykyä voidaan tukea etäpalveluilla?
Kuntoutujilla on tiedon puutetta heille kuuluvista palveluista kotiuttamisen jälkeen ja AVH-kuntoutujat ovat tunteneet olonsa jopa hylätyksi kotiuttamisen jälkeen (Davoody & Koch & Krakau & Hägglund 2016). Kuntoutujilla on mennyt parista viikosta pariin kuukauteen aikaa, jotta he ovat itse löytäneet oikeat kuntoutuspalvelut (Hempler & Woitha & Thielhorn & Farin 2018). AVH-kuntoutujien informointi kotiuttamisen yhteydessä on ammattilaisten mielestä liian vähäistä (Davoody & Koch & Krakau & Hägglund 2016) ja myös omaishoitajat ovat kokeneet turhautumista tietämättömyydestään AVH-kuntoutujille kuuluvista palveluista (Laver ym. 2020).
Tämä kirjoitus perustuu kuntoutuksen (YAMK) tutkinto-ohjelman tutkimukselliseen kehittämistyöhön, jossa tarkoituksena oli kehittää AVH-yhdyshenkilötoiminnan etäpalvelua AVH-kuntoutujien toimintakyvyn tukemiseksi arjessa. Keskeisenä tuloksena oli se, että etäpalveluiden tulee olla helposti saatavissa ja palveluihin tulee päästä kuntoutujalähtöisesti. Etäpalvelun nähtiin tukevan kuntoutujien toimintakykyä arjessa tarjoamalla etäpalveluita yksilölliset tarpeet huomioiden ja tarjoamalla etäpalveluita matalalla kynnyksellä.
AVH-yhdyshenkilötoiminta etäpalveluna
Aivoverenkiertohäiriön sairastaneet kuntoutujat hyötyvät AVH-yhdyshenkilöstä saamalla ohjausta ja neuvontaa yhdeltä ammattihenkilöltä. Tällöin AVH-kuntoutujilla on kontakti, josta he saavat palveluneuvontaa, ohjausta sairaudestaan, tukea elämäntapamuutoksiin sekä oman kuntoutuksen koordinointia. Kuntoutujat saavat mahdollisesti laajemmat kuntoutumisen verkostot, kuten kolmannen sektorin ja vertaistuen, käyttöönsä, mikä tehostaa niin kuntoutumista kuin elämänhallintaa. (Aivoliiton suositus AVH: n jälkiseurannan järjestämiseksi Suomessa AVH-yhdyshenkilömallilla 2022.) Kuntoutujien hoitopolussa yhdyshenkilö toimii omaisen ja kuntoutujan kuntoutuksen, hoidon ja palveluiden koordinoijana. AVH-yhdyshenkilön työnkuvaan sisältyy myös kuntoutujan tukeminen terveelliseen elämäntapaan, jolloin riskit sairastua uudelleen pienenevät. (Aivoliiton suositus AVH: n jälkiseurannan järjestämiseksi Suomessa AVH-yhdyshenkilömallilla 2022.)
AVH-yhdyshenkilötoiminnan etäpalvelulla voi tukea kuntoutujien toimintakykyä arjessa tarjoamalla erilaisia etäpalvelun muotoja, joista yksilöllisesti valitaan kuntoutujalle sopivat etäpalvelun toteutustavat, toteutuksien määrät sekä jatkoseurannat. Etäpalveluiden tulee olla helposti saatavissa ja palveluihin tulee päästä myös kuntoutujalähtöisesti. Sähköinen eAsiointi kaavake tai ajasta riippumaton palvelu tarjoavat hyviä kuntoutujalähtöisiä yhteydenoton mahdollisuuksia. Tärkeää on, että kuntoutujilla on tiedossa yhteydenottokanava, jossa he voivat tarvittaessa ottaa yhteyttä AVH-yhdyshenkilöön matalalla kynnyksellä.
Itsemääräämisoikeutta digitaalisissa palveluissa tukee se, että teknologialla tuetaan esteettömyyttä eli rakennetun ympäristön, palveluiden, tuotteiden ja viestintäkanavien toimivuutta, saavutettavuutta, helppokäyttöisyyttä sekä turvallisuutta. (Kan 2022: 200.) Digitaaliset palvelut voivat parantaa terveydenhuollon palveluihin pääsyä (Härkönen yms. 2024), mutta mobiililaitteiden sovellusten tulee olla helposti saatavissa, koska muuten kuntoutujat eivät niitä käytä (Stock 2023).
Digitaalisten palvelujen kohdalla saavutettavuudella tarkoitetaan palvelujen tekniseen toteutukseen, helppokäyttöisyyteen ja sisältöjen ymmärrettävyyteen ja selkeyteen liittyvää esteettömyyttä. Saatavuuden käsitteestä saavutettavuus eroaa siten, että jokin palvelu tai tuote voi olla saatavilla, mutta ei välttämättä jokaisen saavutettavissa. Palvelut voidaan tehdä saavutettaviksi erilaisten teknologisten apuvälineiden avulla, kuten puhesyntetisaattoreilla tai ruudunlukuohjelmilla. Teknologisten välineiden käytön yhteydessä on huomioitava eri käyttäjäryhmät. (Hänninen ym. 2021: 31.)
AVH-kuntoutujien kohdalla täytyy miettiä, miten he pääsevät digitaaliseen ympäristöön, onko heillä taitoja käyttää digitaalisia laitteita sekä heidän mahdollisuutensa jatkuvaan käyttöön täytyy taata (Heponiemi yms. 2020).
AVH kuntoutujien toimintakyvyn erityispiirteet
Aivot säätelevät ihmisten toimintaa, jonka vuoksi aivojen kudosvaurio vaikuttaa kokonaisvaltaisesti fyysiseen, psyykkiseen ja sosiaaliseen toimintakykyyn. Aivoverenkiertohäiriön seuraukset ovat yksilöllisiä riippuen sekä vaurion laajuudesta, että sijainnista aivoissa. (Hiekkala ym. 2019: 1.)
AVH-kuntoutujien arjessa vastuista ja tehtävistä suoriutumiseen vaikuttaa yksilön taidot ja kyvyt, ympäristön mahdollisuudet ja rajoitteet sekä käsitys itsestä toimijana ennen ja jälkeen sairastumisen. Vaikeudet liikkumisen jossain osa-alueessa voivat vaikuttaa arjessa työkykyyn, ajokykyyn ja sosiaalisiin suhteisiin. Koska ihminen on vuorovaikutuksessa ympäristön kanssa, vaikuttaa aivoverenkiertohäiriöön sairastuminen niin ihmiseen itseensä, mutta myös hänen toimintaympäristöönsä. Sairastuneen sosiaalinen verkosto, palvelujärjestelmä sekä asuinympäristö on tämän vuoksi aina huomioitava sairastuneen arjen tukemisessa. (Hiekkala ym. 2019: 6–9.) Alla olevassa kuviossa on esitetty AVH-kuntoutujien toimintakyvyn joitakin erityispiirteitä.
[caption id="attachment_3326" align="alignnone" width="571"] Kuvio 1 AVH-kuntoutujien erityispiirteitä (Mukaillen lähteistä: Hautamäki ym. 2021: 33–35, TOIMIA-suositus 2020: 13, Urimubenshi 2015, Näkymätön kognitiivinen oire on syytä tunnistaa 2021 ja Muut toimintakyvyn neuropsykologiset häiriöt.)[/caption]
Elinympäristö tukee kuntoutujien turvallisuutta ja terveyttä ja toimintakykyinen väestö on yhteiskunnan perusta. Väestön toimintakykyyn investoiminen on kansantaloudellisesti kannattavaa, koska ihmisten toimintakyvyn parantuminen vähentää palveluiden tarvetta. (Hyvinvointi on toimintakykyä ja osallisuutta 2014: 12–13). AVH-kuntoutujien toimintakykyyn arjessa on tunnistettavissa tiettyjä erityispiirteitä (kuvio 1), mutta jokainen on yksilö ja jokaisella kuntoutujalla on omat tavoitteet ja tarpeet arjessa. Jokainen on oman itsensä asiantuntija ja kuntoutujat tuntevat omat toiveensa ja voimavaransa parhaiten (Kuntoutujan oma rooli 2022).
AVH-yhdyshenkilötoiminnan etäpalvelu AVH-kuntoutujien arjessa
Yksi sosiaali- ja terveysministeriön digitalisaation linjauksista on yhdenvertaisten palveluiden tarjoaminen, joka tarkoittaa, että etäpalvelut ovat saatavissa kaikille asiakasryhmille. Sähköisten ratkaisujen avulla palveluiden esteettömyys ja saatavuus kohenevat ja tasa-arvoisuus turvataan esimerkiksi harvaan asutuille alueiden kuntoutujille. (STM 2016: 2–4.) Digitaaliset palvelut mahdollistavat aikaan ja paikkaan sitoutumattomia palveluita, ammattilaisten paremman yhteistyön sekä palveluiden paremman saatavuuden (Mikkola & Petäjä 2023: 5). Palveluiden saavutettavuutta lisää se, että palvelu voidaan tarjota asiakkaan omalle päätelaitteelle ajasta riippumattomasti (Valtiovarainministeriö 2015: 18). Mobiililaitteen sovelluksen avulla tavoitettavat ammattilaiset ovat helposti saatavissa, jolloin katkot kuntoutuksessa vähenevät (Marwaa & Guidetti & Ytterberg & Kristensen 2023).
AVH-yhdyshenkilötoiminnan etäpalvelun käytön lähtökohtana on tuntea AVH-kuntoutujien toimintakyvyn tuen tarve arjessa. Läheisten tuki, vertaistuki sekä ammattilaisten tuki muodostavat perustan kuntoutujien arkeen ja näiden tukien saatavuus on selvitettävä ja hyödynnettävä etäpalvelun käytössä. Kuntoutujilla voi olla haasteita etäpalveluiden käytössä, mutta läheisten tuen avulla etäpalveluita voidaan käyttää. Alla olevassa kuviossa on tutkimuksellisessa kehittämistyössä syntynyt kuvaus etäpalvelun ydintekijöistä kuntoutujien toimintakyvyn tukemiseksi arjessa.
[caption id="attachment_3327" align="alignnone" width="599"] Kuvio 2. AVH-yhdyshenkilötoiminnan etäpalvelun ydintekijät AVH-kuntoutujien toimintakyvyn tukemiseksi arjessa.[/caption]
Tutkimuksellisen kehittämistyön tuloksien mukaan AVH-yhdyshenkilötoiminnan etäpalvelulla tuetaan AVH-kuntoutujien toimintakykyä arjessa tarjoamalla kuntoutujalähtöisiä etäpalveluja tarpeen mukaan. Etäpalveluissa voisi olla valmiita kaavakkeita, jonka avulla kuntoutujat voisivat ottaa yhteyttä yhdyshenkilöön oma-aloitteisesti. Kaavakkeella voisi jättää yhteydenottopyynnön ja kuvailla omaa arjen sujumista ammattilaisille. Usea kuntoutuja pystyy olemaan oma-aloitteisesti yhteydessä etäpalvelun avulla ammattilaiseen itse tai läheisten avulla. Tärkeää on, että kuntoutujat voisivat olla yhteydessä ammattilaisiin, milloin vain etäpalvelun kautta.
Lopuksi
Tutkimuksellisen kehittämistyön prosessi lähti kuntoutujien palautteista, että he eivät AVH: n sairastamisen jälkeen tiedä, mitä pitäisi tehdä ja keneen ottaa yhteys, kun haluaa kysellä sairaudesta, hoidosta, kuntoutuksesta sekä jatkoista. Palveluiden kehittäminen lähtee aina kuntoutujien tarpeesta (Lehto & Malkamäki 2023) ja tällä tutkimuksellisella kehittämistyöllä pyrittiin vastaamaan, AVH: n sairastaneiden kuntoutujien sekä heidän läheisten, kasvavaan tiedon ja tuen tarpeeseen. On tärkeää, että kuntoutuja tietää, keneltä ammattilaiselta hän saa mitäkin palvelua ja missä tilanteissa hän voi ottaa yhteyttä ja keneen. (Pehkonen & Martikainen & Kinni & Mönkkönen 2019: 90.) Helposti saatavissa olevat etäpalvelut ennaltaehkäisevät kuntoutujien sairastumista toiseen aivoverenkiertohäiriöön (Kim ym 2020). AVH-yhdyshenkilötoiminnan yksi tavoite on ennaltaehkäistä AVH: n uusiutumista ja tukea terveelliseen elämäntapaan kuntoutujia.
Kirjoittaja
Sanna Huotari, fysioterapeutti ja sairaanhoitaja kuntoutuksen (YAMK) tutkinto-ohjelmasta. Sanna työskentelee tällä hetkellä Vantaan ja Keravan hyvinvointialueella apulaisosastonhoitajana kuntoutusosastolla.
Lähteet:
Aivoliiton suositus AVH:n jälkiseurannan järjestämiseksi Suomessa AVH-yhdyshenkilömallilla 2022. Aivoliitto. Viitattu 19.12.2022.
Davoody, Nadia & Koch, Sabine & Krakau, Ingvar & Hägglund, Maria 2016. Post-discharge stroke patients’ information needs as input to proposing patient-centred eHealth services. BMC Medical Informatics and Decision Making volume 16, Article number: 66. Stocholm: Karolinska Institutet. Viitattu 29.1.2023.
Hautamäki, Lotta & Vuorento, Mirka & Tuomenoksa, Asta & Hiekkala, Sinikka & Poutiainen, Erja 2021. Arjen toimintakykyä etsimässä. Kuntoutujien, läheisten ja ammattilaisten kokemuksia Kelan kohdennetuista AVH-kuntoutuskursseista. Sosiaali- ja terveysturvan raportteja 25 | 2021. Helsinki: Kela. Viitattu 5.3.2024.
Hempler, Isabelle & Woitha, Kathrin & Thielhorn, Ulrike & Farin, Erik 2018. Post-stroke care after medical rehabilitation in Germany: a systematic literature review of the current provision of stroke patients. National Library of Medicine. . <https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6006784/>. Viitattu 13.12.2022.
Heponiemi, Tarja & Jormanainen, Vesa & Leeman, Lars & Manderbacka, Kristiina & Aalto, Anna-Mari & Hyppönen, Hannele 2020. Digital Divide in Perceived Benefits of Online Health Care and Social Welfare Services: National Cross-Sectional Survey Study. National Library of Medicine. <https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7381057/>. Viitattu 16.12.2023.
Hiekkala, Sinikka & Kyllönen, Paula & Pitkänen, Kauko & Poutiainen, Erja & Marin, Leena & Mattsson, Auli 2019. Aivoverenkiertohäiriöön (AVH) sairastuneen henkilön toimintakyvyn arviointi. TOIMIA:n suositus.
Hyvinvointi on toimintakykyä ja osallisuutta 2014. Sosiaali- ja terveysministeriön tulevaisuuskatsaus 2014. Sosiaali- ja terveysministeriön julkaisuja 2014:13. Sosiaali- ja terveysministeriö.
Hänninen, Riitta & Karhinen, Joonas & Korpela, Viivi & Pajula, Laura & Pihlajamaa, Olli & Merisalo, Maria & Kuusisto, Olli & Taipale, Sakari & Kääriäinen, Jukka & Wilska, Terhi-Anna 2021. Digiosallisuuden käsite ja keskeiset osa-alueet. Digiosallisuus Suomessa -hankkeen väliraportti. Helsinki: Valtioneuvoston kanslia.
Härkönen, Henna & Lakoma, Sanna & Verho, Anastasiya & Torkki, Paulus & Leskelä, Riikka-Leena & Pennanen, Paula & Laukka, Elina & Jansson, Miia 2024. Impact of digital services on healthcare and social welfare: An umbrella review. International Journal of Nursing Studies. Volume 152, April 2024. <https://www.sciencedirect.com/science/article/pii/S002074892400004X>. Viitattu 1.2.2024.
Kan, Suvi 2022. Ikääntyneiden osallisuus ja kuntoutuminen. 1.painos. Helsinki: Sanoma Pro Oy.
Kim, Do Yeon & Kwon, Hee & Nam, Ki-Woong & Lee, Youngseok & Kwon, Hyung-Min & Seob Chung, Young 2020. Remote Management of Poststroke Patients With a Smartphone-Based Management System Integrated in Clinical Care: Prospective, Nonrandomized, Interventional Study. National Library of Medicine. <https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7068458/>. Viitattu 11.3.2024.
Kuntoutujan oma rooli 2022. Terveyskylä
Laver, KE. & Adey-Wakeling, Z. & Crotty, M. & Lannin, NA. & George, S. & Sherrington, C. 2020. Telerehabilitation services for stroke. Cochrane Database of Systematic Reviews 2020, Issue 1. <https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD010255.pub3/epdf/full>. Viitattu 28.1.2023.
Lehto, Petri & Malkamäki, Saara 2023. Suomen terveysalan kasvun ja kilpailukyvyn visio 2030. Helsinki: Sitra.
Marwaa, Mille Nabsen & Guidetti, Susanne & Ytterberg, Charlotte & Kristense, Hanne Kaae 2023. Using experience-based co-design to develop mobile/tablet applications to support a person-centred and empowering stroke rehabilitation. Research Involvement and Engagement volume 9, Article number: 69. <https://researchinvolvement.biomedcentral.com/articles/10.1186/s40900-023-00472-z>.Viitattu 12.3.2024.
Mikkola, Outi & Petäjä, Sari 2023. Digitaaliset valmiudet terveydenhuollon etäpalveluita tarjoavissa organisaatoissa. Teoksessa Asiakaslähtöisen etäpalvelun kehittäminen terveydenhuollossa. POHJOISEN TEKIJÄT – Lapin ammattikorkeakoulun julkaisuja 24/2023. Lapin ammattikorkeakoulu Oy.
Muut toimintakyvyn neuropsykologiset häiriöt 2023. Aivoliitto.
Näkymätön kognitiivinen oire on syytä tunnistaa 2021. Aivoterveys. Aivoverenkiertohäiriöiden erikoislehti.
Pehkonen, Aini & Martikainen, Kaisa & Kinni, Riitta-Liisa & Mönkkönen, Kaarina 2019. Asiakas moniammatillisessa kohtaamisessa. Teoksessa Mönkkönen, Kaarina & Kekoni, Taru & Pehkonen, Aini. Moniammatillinen yhteistyö. Vaikuttava vuorovaikutus sosiaali- ja terveysalalla. Gaudeamus Oy.
STM 2016. Digitalisaatio terveyden ja hyvinvoinnin tukena. Sosiaali- ja terveysministeriön digitalisaatiolinjaukset 2025.
Stock, Roland & Gaarden, Andreas Parviz & Langørgen, Eli 2023. The potential of wearable technology to support stroke survivors’ motivation for home exercise – Focus group discussions with stroke survivors and physiotherapists. Physiotherapy Theory and Practice. An International Journal of Physical Therapy. <https://www.tandfonline.com/doi/full/10.1080/09593985.2023.2217987>. Viitattu 12.3.2024.
Urimubenshi, Gerard 2015. Activity limitations and participation restrictions experienced by people with stroke in Musanze district in Rwanda. African Health Sciences. Vol 15, Issue 3. Rwanda: College of Medicine and Health Sciences. <https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4765476/>. Viitattu 9.3.2024.
Valtiovarainministeriö 2015. Etäpalveluiden käyttöönoton käsikirja. Valtiovarainministeriön julkaisu – 44/2015. Helsinki: Valtionvarainministeriö.
Osallistuva tutkimuskumppanuus -mallin käyttöönoton edellytyksiä kuntoutuksen soveltavassa tutkimus- ja kehittämistoiminnassa

12.10.2022
Rehablogi
Kaikkien asianosaisten osallistuminen asiantuntijoina kuntoutuksen soveltavaan tutkimus- ja kehitystoimintaan mahdollistaa kuntoutuksen tutkimisen ja kehittämisen kuntoutujien ja käytännön tarpeet edellä. Millä edellytyksillä osallistuva tutkimuskumppanuus -mallin käyttöönottoa voidaan edistää?
Jotta kuntoutujille voidaan taata mahdollisimman vaikuttavat, tehokkaat ja sujuvat sekä laadukkaat kuntoutuspalvelut, tarvitaan kuntoutuksessa moninaista yhteistyötä ja kumppanuuksia verkostoissa (Kuntoutuksen tutkimuksen kehittämisohjelma 2003: 16; Rantakokko & Sipari 2022). Kuntoutujat, läheiset ja muut sidosryhmät tulisi tunnustaa kuntoutumisen asiantuntijoina ja mahdollistaa heidän osallistumisensa kehittäjäkumppaneina kuntoutuksen soveltavaan tutkimus- ja kehittämistoimintaan (Järvikoski & Martin & Kippola-Pääkkönen & Härkäpää 2017: 59, 63–64; Poutiainen 2019: 3–4). Kuntoutuksen ja kuntoutumisen hyvän tulevaisuuden kehittämisessä verkostomaisen työskentelyn vahvuus korostuu etenkin silloin, kun kaikki asianosaiset ovat osallisina tutkimus- ja kehittämisprosessissa.
Kuntoutuksen tutkimus on kiinteästi yhteydessä kuntoutuksen sisältöihin, muotoihin ja niiden muuttumiseen. Uusia kuntoutuksen tutkimuskohteita tunnistetaan jatkuvasti. Tutkimustuloksilla voidaan parhaimmillaan uudistaa kuntoutuksen toteutusta ja tutkimus- ja kehittämistoimintaa voidaan hyödyntää kuntoutuksen kentän muutoksen jäsentämisessä. (Poutiainen 2019: 3–4.) Lisäarvoa tutkimus- ja kehittämistoiminnalle saadaan, kun kuntoutusta ja kuntoutumista voidaan kehittää kuntoutujien tarpeet edellä (Camden ym. 2015: 1397; INVOLVE 2012: 9).
Tulevaisuudessa yhteiskunta tarvitsee monialaista, poikkitieteellistä kuntoutuksen osaamista (Järvikoski & Lindh & Suikkanen 2011: 8). Samoin tarve moniääniselle kuntoutuksen tutkimus- ja kehittämistoiminnalle vahvistuu (Sipari & Tammelin & Helenius & Janhunen & Rantakokko & Vänskä & Harra 2022). Tulevaisuuden kuntoutuksen soveltava tutkimus- ja kehittämistoiminta edistää kuntoutujan ja hänen läheistensä aktiivista osallistumista ja yhteistoimijuutta, jotta yhdessä tuotettu uusi tieto on osallistujille merkityksellistä ja hyödynnettävissä heidän arjessaan (Harra & Helenius & Janhunen & Korniloff & Lehtonen & Malinen & Paltamaa & Rantakokko & Sipari & Tammelin & Vänskä 2022: 19–35).
Usein kuntoutujien ja läheisten osallistuminen kuntoutuksen soveltavaan tutkimus- ja kehitystoimintaan on toteutunut rajatusti informanttina toimimiseen mm. kyselyiden ja haastatteluiden keinoin. Osallistuminen tulisi kuitenkin mahdollistaa tutkimus- ja kehittämisprosessin kaikissa vaiheissa siten, että osallistujille tarjotaan aktiivisen toimijan rooli kohteena olon sijaan. Osallistuva tutkimuskumppanuus korostaa kuntoutujien, läheisten, muiden sidosryhmäläisten ja ammattilaisten yhdenvertaisuutta tiedon tuottamisessa ja hyödyntämisessä. Kyseessä on tällöin kumppanuusperustainen yhteistoiminta ja sen toteuttamiseksi kehitettiin Osallistuva tutkimuskumppanuus -malli. (Sipari & Vänskä & Lehtonen & Helenius &Väisänen & Harra 2022: 8–14.)
Osallistuva tutkimuskumppanuus -mallin käyttöönoton edellytyksiä
Osallistuvan tutkimuskumppanuus -mallin käyttöönoton edellytyksiä tuotettiin tutkimuksellisessa kehittämistyössä laadullisin menetelmin yhteiskehittelyn ja fokusryhmähaastattelun keinoin. Tiedontuottajina oli 12 Metropolian Kuntoutuksen YAMK -tutkinnon opiskelijaa, joiden koulutukseen oli sisältynyt osaamista kuntoutujan asemasta ja aktiivisesta osallistumisesta, kaksi kuntoutuksen ammattilaista sekä kaksi kuntoutujaa. Kuntoutuksen ammattilaisilla tai kuntoutujilla ei tarvinnut olla aiempaa kokemusta tai tietämystä tutkimuskumppanuudesta tai osallistuva tutkimuskumppanuus -mallista. (Savolainen 2022.)
Tutkimuksellisen kehittämistyön tulokset jäsentyivät kolmeen toisiinsa liittyvään osa-alueeseen, jotka sisälsivät Osallistuvan tutkimuskumppanuus -mallin käyttöönottoa edistäviä ydintekijöitä (Kuvio 1). Mallin käyttöönoton perustana tulee olla riittävät resurssit ja mahdollisuudet mallin käyttöönottajilla. Lisäksi onnistunut käyttöönotto vaatii aikaa onnistuakseen sekä toimijoiden henkilökohtaista motivaatiota eli ymmärrystä siitä, mitä osallistuva tutkimuskumppanuus -mallin käyttöönotto heille konkreettisesti ja henkilökohtaisesti tuo. Näiden taustalla vaikuttavat arvot ja asenteet sekä yksilön kokemus voimaantumisesta ja mahdollisuudesta vaikuttaa. (Savolainen 2022.)
Kun perusedellytykset käyttöönotolle ovat olemassa, vaikuttavat käyttöönottoon myös merkittävästi toimijoiden väliset suhteet. Onnistunut käyttöönotto vaatii Osallistuva tutkimuskumppanuus -mallin mukaisesti vastavuoroista ja tasa-arvoista kumppanuussuhdetta parhaan lopputuloksen saavuttamiseksi. Lisäksi ympäristöllä sekä olemassa olevien roolien ja valta-asetelmien tunnistamisella ja muutoksella voidaan tukea ja mahdollistaa käyttöönottoa. Ympäristöön liittyvät niin sosiaalisen-, asenne- kuin toimintaympäristönkin näkökulmat. Ympäristön tulee huomioida yksilölliset tarpeet sekä mahdollistaa erilaista osallistumista. Tiedonkulku on sujuvaa ja se mahdollistaa yhdessä rakennetun laajan tietopohjan käsiteltävästä ilmiöstä. Menetelmän onnistunut käyttöönotto vaatii myös olemassa olevien toimintakulttuurien ja rakenteiden tarkastelua sekä valmiutta uudistaa näitä. (Savolainen 2022.)
Kolmantena ja käyttöönottoa kehystävänä osa-alueena on toimijoiden rohkeus uuden äärellä. Tämä tarkoittaa sitä, että hyväksytään uusia tapoja ja menetelmiä tehdä tutkimusta yhdessä ja tuodaan näkyväksi osallistuva tutkimuskumppanuus -mallin hyödyt konkreettisesti eri toimijoille ja päättäjille. Lisäksi huolehditaan yhdessä toimintaa ohjaavasta ja tukevasta viestinnästä ja tiedottamisesta sekä verkostoidutaan kaikkien asianosaisten kesken. Kumppanuudessa vahvistetaan luottamusta tieteeseen ja tutkimukseen ja edelleen sen tärkeyteen ja merkitsevyyteen. (Savolainen 2022.)
[caption id="attachment_3168" align="alignnone" width="620"] Kokonaiskuvaus Osallistuva tutkimuskumppanuus -mallin käyttöönoton edellytyksistä (Savolainen 2022).[/caption]
Valtasuhteiden purkaminen edistää osallistumista tulevaisuuden tutkimus- ja kehittämistoimintaan
Tutkimuksellisen kehittämistyön (Savolainen 2022) tulosten mukaan tärkeää on valtasuhteiden ja -rakenteiden tunnistaminen ja rikkominen yhdenvertaisen osallistumisen mahdollistumiseksi. Yhdenvertaisuusajattelun kautta voidaan tunnistaa ja nähdä yksilön etuoikeuksia, joilla yksilöt eroavat toisistaan (esimerkiksi sukupuoli, koulutus, varallisuus, ruumiillinen kyvykkyys). Erilaiset etuoikeudet luovat erilaisia mahdollisuuksia ja pohjautuvat lopulta valtaan ja vallan käyttöön. (Saresma 2018: 26–27, 31 kts. myös Sylvia Duckworth: Wheel of privilege.) Osallistuva tutkimuskumppanuus -mallin käyttäjien väliset valta-asetelmat ja etuoikeudet sekä niiden vaikutukset tulisikin tunnistaa jo mallin käyttöönoton prosessissa.
Monesti kuntoutuksen tutkimuksessa kohteina ovat kuntoutujat, joilla ei välttämättä itsellä ole pääsyä tutkitun tiedon äärelle. Mahdollistamalla kuntoutujien ja läheisten osallistuminen tutkimuksen kaikkiin vaiheisiin aktiivisina toimijoina tutkimustieto on heidän saatavillaan, ja he yhdessä tuottavat uutta tutkittua tietoa. Tätä kautta vahvistuu myös ymmärrys siitä, mitä ovat hyvät tutkimuskäytännöt, luotettava tutkimustieto ja sen monikanavainen levittäminen ja hyödynnettävyys arjessa.
Tarve tutkimukselle ja kehittämiselle sekä uusille menetelmille syntyy eri tasoilla. Yhteiskunnallisella tasolla täytyy olla tahtotila muuttaa asioita, minkä lisäksi tarvitaan ymmärrystä laadukkaasta ja vaikuttavasta tieteellisestä tutkimuksesta sekä kuntoutuksen tutkimuksen kokonaiskuvasta (ks. Sipari & Paltamaa 2022: 39). Yhteisöllisellä tasolla tulee huomioida yhteisön toimijoiden yksilölliset tarpeet, jotta voidaan mahdollistaa kaikkien yhteisön jäsenten vaikuttaminen tutkimus- ja kehittämistoiminnassa ja tätä kautta myös päätöksenteossa. Yksilön tasolla on löydettävä se motivaattori, jolla yksilö kokee tutkimuksen ja kehittämisen omia tarpeitaan palvelevaksi, oman arkensa kannalta merkitykselliseksi, jotta saadaan herätettyä ja luotua sisäistä motivaatiota osallistua muutoksen mahdollistamiseen tutkimuksen ja kehittämisen kautta.
Yhteiskunnassa kansalaisten on tärkeää ymmärtää tiedettä ja sen tuloksia mm. käytännöllisten, demokraattisten, kulttuuristen ja taloudellisten seikkojen takia. Tutkimustiedolla luodaan pohjaa yhteiskunnallisille, poliittisille ja eettisille valinnoille. (kts. Väliverronen 2016: 162–163.) Osallistuvan tutkimuskumppanuuden käyttöönoton edellytykset ilmentävät tieteellisen tutkimuksen eettisen kestävyysosaamisen rakentumista kumppanuusperustaisessa yhteistoiminnassa, yhdenveroisessa ja vastavuoroisessa vuorovaikutuksessa. Mikä olisi parempi tapa oppia tutkimuksen ja kehittämisen uudistuvaa ja uudistavaa toimintakulttuuria, kuin osallistumalla itse siihen?
Metropolia Ammattikorkeakoulussa ja sen verkostoissa kumppanuuteen perustuvan yhteistoiminnan vahvistaminen jatkuu osallistuvan TKI-kumppanuuden ja arvioinnin viitekehyksen kehittämisenä kestävän hyvinvoinnin edistämiseksi (hytke.metropolia.fi).
Kirjoitus perustuu tutkimukselliseen kehittämistyöhön: Mia Savolainen: Osallistuva tutkimuskumppanuus -mallin käyttöönoton edellytyksiä kuntoutuksen soveltavassa tutkimustoiminnassa https://urn.fi/URN:NBN:fi:amk-2022090920031
Kirjoittajat:
Mia Savolainen, fysioterapeutti (ylempi AMK, Kuntoutuksen kehittämisen ja johtamisen asiantuntija)
Salla Sipari, yliopettaja, Metropolia Ammattikorkeakoulu
Lähteet
Camden, Chantall & Shikako-Thomas, Keiko & Nguyen, Tram & Graham, Emma & Thomas, Aliki & Sprung, Jennifer & Morris, Christopher & Russel, Dianne J. 2015. Engaging stakeholders in rehabilitation research: a scoping review of strategies used in partnerships and evaluation of impacts. DisabilRehabil. 37 (15), 1390–1400.
Harra, Toini & Helenius, Sari & Janhunen, Eija & Korniloff, Katariina& Lehtone, Krista & Malinen, Mia & Paltamaa, Jaana & Rantakokko, Merja & Sipari, Salla & Tammelin, Mia & Vänskä, Nea 2022. Näkymä kuntoutuksen tutkimuksen tulevaisuuteen. Kirjassa: Rantakokko, Merja & Sipari, Salla. toim. Kuntoutuksen soveltavan tutkimuksen strateginen tiekartta. Jyväskylän ammattikorkeakoulun julkaisuja, 19–35.
INVOLVE 2012. Briefing notes for researchers: involving the public in NHS, public health and social care research. INVOLVE, Eastleigh.
Järvikoski, Aila & Lindh, Jari & Suikkanen, Asko (toim.) 2011. Kuntoutus muutoksessa. Lapin yliopistokustannus.
Järvikoski, Aila & Martin, Marjatta & Kippola-Pääkkönen, Anu & Härkäpää Kristiina 2017. Asiakkaan kehittämisosallisuus kuntoutuksessa. Teoksessa Pohjola, Anneli & Kairala, Maarit & Lyly, Hannu & Niskala, Asta (toim.): Asiakkaasta kehittäjäksi ja vaikuttajaksi. Asiakkaiden osallisuuden muutos sosiaali- ja terveyspalveluissa. Vastapaino.
Kuntoutusasiain neuvottelukunta 2004. Kuntoutuksen tutkimuksen kehittämisohjelma. Sosiaali- ja terveysministeriön julkaisuja 2003:19. Sosiaali- ja terveysministeriö. Helsinki.
Poutiainen, Erja 2019. Kuntoutus ja kuntoutuksen tutkimus muuttuvat ja kehittyvät. Kuntoutus 1/2019. 3–4.
Rantakokko, Merja & Sipari, Salla 2022. toim. Kuntoutuksen soveltavan tutkimuksen strateginen tiekartta. Jyväskylän ammattikorkeakoulun julkaisuja.
Saresma, Tuija 2018. Intersektionaalisuus – erot ja hierarkiat opettamisessa. Teoksessa Laukkanen, Anu & Miettinen, Sari & Elonheimo, Aino-Maija & Ojala, Hanna & Saresma, Tuija (toim.): Feministisen pedagogiikan ABC – opas ohjaajille ja opettajille. Vastapaino Oy.
Sipari, Salla & Tammelin, Mia & Helenius, Sari & Janhunen, Eija & Rantakokko, Merja & Vänskä, Nea & Harra, Toini. Knowledge Needs in Rehabilitation Perspectives of Service Users and Professionals. Frontiers in Rehabilitation Sciences 3: 1–10.
Sipari, Salla & Vänskä, Nea & Lehtonen, Krista & Helenius, Sari & Väisänen, Sara & Harra, Toini 2022. Osallistuva tutkimuskumppanuus kuntoutuksessa. Yhdessä muotoutuva toimintakulttuuri, Osallistuva tutkimuskumppanuus -malli. Metropolia Ammattikorkeakoulun julkaisuja OIVA-sarja 50.
Sipari, Salla & Paltamaa, Jaana 2022. Näkymä kuntoutuksen tutkimuksen tulevaisuuteen. Kirjassa: Rantakokko, Merja & Sipari, Salla. toim. Kuntoutuksen soveltavan tutkimuksen strateginen tiekartta. Jyväskylän ammattikorkeakoulun julkaisuja: 36–41.
Väliverronen, Esa 2016. Julkinen tiede. Vastapaino.
Sinua kiinnostavia artikkeleita muista blogeista
Saavutettavat verkkosivut huomioivat myös ikäihmisten tarpeet

13.2.2024
Geroblogi
Teknologian nopea kehittyminen haastaa ikäihmisiä pysymään vauhdikkaan tietoyhteiskunnan kyydissä. Samainen ilmiö haastaa verkkopalveluiden tuottajia ottamaan huomioon eri käyttäjäryhmien tarpeet. Ikäihmisten digiosallisuutta voidaan edistää verkkosivujen saavutettavuudella.
Digipalveluiden käyttöä vaikeuttavat ikäihmisen heikentynyt näkö- tai kuuloaisti, motoriikan haasteet sekä madaltunut keskittymiskyky. Ikääntyessä tiedon vastaanottokyky usein heikkenee. Jokaiseen seniorikäyttäjään on kuitenkin suhtauduttava yksilöllisesti. (Koutonen 2018.) Ikäihmisten digisyrjäytymiseen voivat johtaa kiinnostuksen puute älylaitteiden käyttämiseen, nopeaan tahtiin muuttuvat sovellukset ja käyttöjärjestelmät tai pelko verkkorikollisuudesta. Lisäksi uuden opettelu ilman riittävää tukea saattaa olla työlästä.
Osalle digitaalisten laitteiden käyttäminen on tuttua ennestään työelämän kautta. Myös läheisten aktiivisuus ikäihmisen digiosaamisen tukemisessa on merkittävää. Onnistumisen hetket madaltavat kynnystä käyttää digilaitteita ja kiinnostus digilaitteisiin voi kasvaa esimerkiksi mielekkäiden harrastusten kautta (DNA Oyj 2022).
Saavutettavuus poistaa käytön esteitä
Saavutettavat verkkosivut vaativat suunnittelijalta, toteuttajalta ja ylläpitäjältä asiantuntemusta sekä halua luoda kaikkien saavutettavissa olevia verkkopalveluita (Saavutettavuusdirektiivi 2023). Saavutettavuudesta hyötyvät kaikki käyttäjäryhmät, erityisesti ikäihmiset, luki- ja oppimisvaikeuksista sekä keskittymisvaikeuksista kärsivät sekä aisti- ja kehitysvammaiset (Viinikka & Koutonen 2018).
Saavutettavaa verkkosivua on helpompi käyttää itsenäisemmin sillä ymmärrettävä käyttöliittymä, jäsennelty sisältö sekä selkeä ulkoasu palvelevat kaikkia käyttäjiä ja sujuvoittavat käyttökokemusta. (Redland 2021.) 15 % maailman ihmisistä jäävät verkkopalveluiden ulkopuolelle, koska niitä ei ole suunniteltu ja toteutettu oikein. Saavutettavuusdirektiivin tehtävänä on varmistaa, että jokainen pystyy käyttämään julkisia verkkopalveluita. Saavutettavuuden pitäisi kiinnostaa julkishallinnon lisäksi myös muita toimijoita. (Saavutettavuusdirektiivi 2023.)
Saavutettavuuden näkökulmat
Saavutettava verkkopalvelu on käyttäjäystävällisempi ja se palvelee kaikkia. Vaivaton asiointi ja helposti ymmärrettävä sanoma tavoittaa suuremman käyttäjämäärän ja lisää yhdenvertaisuutta (Saavutettavuusdirektiivi 2023). Direktiivin tavoitteena on käyttäjien toiminnan yhdenvertaistaminen sekä digitaalisten palveluiden laadun parantaminen (Viinikka & Koutonen 2018).
Saavutettavuuden osa-alueet. (Saavutettavuusdirektiivi 2023.)
Saavutettavuusdirektiivi (2023) opastaa verkkosivujen tekijöitä huomioimaan saavutettavuuden eri osa-alueet. Selkeä kontrastiero tekstin ja taustan välillä helpottavat heikkonäköisten ja näkövammaisten ihmisten käyttökokemusta. Jos sivustolla käytetään kuvia, tulisi niillä olla tekstivastineet. Ei-tekstuaalinen sisältö tulee voida muuttaa muun muassa isokokoiseksi tekstiksi, pistekirjoitukseksi tai puheeksi. (Viinikka & Koutonen 2018.) Selkeyttä lisäämällä ikääntynyt sisäistää varmemmin lukemansa tai kuulemansa tiedon.
Verkkoympäristössä voi oppia toimimaan
Ikääntyneille järjestetään nykyään digiosaamista lisääviä koulutuksia eri palvelukeskuksissa, mikä on hieno tapa lisätä tietoteknisiä taitoja ja täten turvata tai lisätä muun muassa ikäihmisten sosiaalista toimintakykyä. Sosiaaliset suhteet ja tuki kannustavat ikäihmisiä ohjatun digituen pariin (Digi- ja väestötietovirasto).
Digiosallisuus lisää ikäihmisten toimijuutta, sosiaalisuutta ja yhteiskuntaan kuulumisen tunnetta. Ikäihmiset huomioivalle verkkosivulle käyttäjä palaa todennäköisesti mielellään myös toiste. Ikääntyneiden digisyrjäytymisen ehkäisemiseksi saavutettavuutta koskevat huomiot ja muutokset ovat tärkeitä.
Kirjoittajat:
Milla Lunkka, geronomiopiskelija, Metropolia Ammattikorkeakoulu
Veera Kotila, geronomiopiskelija, Metropolia Ammattikorkeakoulu
Lähteet:
Digi- ja väestötietovirasto https://dvv.fi/ikaihmiset-laiteosaaminen. Viitattu 6.11.2023.
DNA Oyj. STT Viestintäpalvelut Oy. Verkkojulkaisu 30.11.2022. https://www.sttinfo.fi/tiedote/69958895/ikaihmiset-entista-paremmin-mukana-digitaalisessa-yhteiskunnassa?publisherId=1881. Viitattu 6.11.2023.
Koutonen, Ellamari. 2018. Saavutettavat verkkosivut. Case Ruottisen perhehoito. http://urn.fi/URN:NBN:fi:amk-201805168443. Viitattu 5.11.2023
Redland 2021. https://www.redland.fi/saavutettavuus-parantaa-verkkopalvelua/. Viitattu 31.8.2023.
Saavutettavuusdirektiivi 2023. https://saavutettavuusdirektiivi.fi) Viitattu 31.8.2023.
Viinikka, Sinikka & Koutonen, Ellamari. Karelia-ammattikorkeakoulu. Ikä nyt –julkaisu 2/2018. https://ikanyt.karelia.fi/2018/10/17/saavutettavat-verkkosivut-ikaihmisille/. Viitattu 31.8.2023.
Mikä toimii ja mikä ei? Etäkuntoutuskokemukset kehittämisen työkaluiksi

13.6.2022
Geroblogi
Outi Julén selvitti opinnäytetyössään PHHYKY kotikuntoutuksen asiakkaiden ja fysioterapeuttien kokemuksia etäkuntoutuspalvelusta ja toi esiin molempien osapuolten kehittämistarpeita
Kotona asuminen mahdollisimman pitkään on monen ikääntyneen toive ja myös selkeä strateginen tavoite Päijät-Hämeen hyvinvointikuntayhtymässä (PHHYKY). Toisaalta väestön ikääntyminen on myös merkittävä haaste palveluiden toteuttamisen kannalta nyt ja tulevaisuudessa. (PHHYKY Strategia 2022.) Kuntoutuksella voidaan tutkitusti vaikuttaa positiivisesti ikääntyneiden kuntoon ja tukea kotona-asumista (Pitkälä, Valvanne & Huusko 2016). Sosiaali- ja terveysministeriön laatusuosituskin ohjaa panostamaan ikääntyneiden kotikuntoutuspalveluihin ja ottamaan myös kaiken irti teknologiasta ikääntyneiden hyvinvoinnin lisäämiseksi (Laatusuositus 2017–2019: 28).
Suositukseen on vastattu ja etäkuntoutuksen käyttö on viime vuosina yleistynyt nopeasti, kun on etsitty uusia tapoja kuntoutuksen riittävän saatavuuden mahdollistamiseksi (Salminen, Hiekkala & Stenberg 2016). Tutkimukset ovat osaltaan vahvistaneet etäkuntoutuksen vaikuttavuuden olevan lähikuntoutuksen kanssa samalla tasolla (Rintala, Hakala & Sjögren 2017). Etäyhteyksien hyödyntäminen on nyt yhä useammin myös ikääntyneiden kuntoutuksen arkipäivää, mutta ikääntyneiden ja teknologian yhteen saattaminen saattaa myös tuottaa vaikeuksia teknologian käytön vierauden vuoksi.
PHHYKY kotikuntoutuksessa yksilöllinen etäkuntoutus on ollut jo useamman vuoden osa palveluvalikoimaa. Palvelua on pyritty tavoitteiden mukaisesti lisäämään, mutta tässä ei ole onnistuttu siinä määrin kuin olisi toivottu. Tarve palvelun kehittämiselle on havaittu, mutta asiakas- ja ammattilaiskokemuksia ei vielä ole selvitetty, jotta niitä voitaisiin hyödyntää.
Asiakkaiden ja ammattilaisten ääni kuuluviin
Palveluiden kehittämisen ydin on löytää jo toimivien asioiden lisäksi ne seikat, joissa on parantamisen varaa. Yksipuolinen kehittäminen tai asioiden olettaminen asiakaskokemuksista eivät kuitenkaan edistä palvelun vastaavuutta asiakastarpeisiin (Kauppinen, Kesäniemi, Luojus, Lange & Lönn 2020). Tästä lähtökohdasta aloitettiin PHHYKY etäkuntoutuksen kehittämiseen tähtäävän opinnäytetyön teko. Toteuttamieni asiakashaastatteluiden ja ammattilaiskyselyn perusteella etäkuntoutukseen oltiin monelta osin tyytyväisiä, mutta kehittämisen aiheitakin löytyi. Palveluprosessin selkiyttämiselle oli selkeä tarve, joka ilmeni mm. fysioterapeuttien epävarmuutena asiakkaiden ohjaamisessa palvelun piiriin. Asiakkaiden näkökulmasta etäkuntoutuspalveluiden kehittämistarpeet keskittyivät sen sisältöön eikä niinkään toteutukseen.
Asiakkaiden tyytyväisyyteen vaikutti eritysesti palvelun helppous ja vaivattomuus. Kotoa ei tarvinnut lähteä minnekään ja fysioterapeutin yhteydenotto toteutui sovittuun aikaan. Kotiin lainattu tabletti oli helppokäyttöinen ja vastuu sen toiminnasta kuului ammattilaiselle. Myös ammattilaiset kokivat aikatauluttamisen ja etäyhteyden joustavuuden toimivaksi ja tämän suuntaisia kokemuksia etäpalvelun sujuvuudesta on saatu muualtakin (Vuononvirta 2016: 86).
Vastauksista nousi esiin asiakkaiden omien tavoitteiden tärkeys. Vaikka harjoittelu koettiin mielekkääksi, niin harjoitteita olisi pitänyt voida yksilöidä paremmin etenkin ryhmämuotoisessa kuntoutuksessa. Ikääntyneiden asiakkaiden huomioiminen yksilöinä onkin muistettava kaikessa kuntoutuksessa (Lihavainen 2012), myös etäkuntoutuksessa.
Teknologiahaasteet ovat ammattilaisten, eivät asiakkaiden ongelmana - tukea tarvitsevat kaikki
Kyselyn perusteella laitteiston, kuvan ja äänen ongelmat tuottivat ammattilaisille turhautumista ja huolta asiakkaiden palvelukokemuksesta, mutta asiakkaiden haastatteluissa teknologia tai sen ongelmat eivät nousseet esiin. Ammattilaisten vaatimukset teknologialle ovat siis huomattavasti korkeampia kuin ikääntyneillä. Asiakkaat kokevat etäkuntoutuspalvelun hyväksi, kunhan saavat sen toteuttamiseen riittävästi tukea. Matalan kynnyksen tuki on tunnistettu merkittäväksi myös aiemmissa ikääntyneiden teknologiakokeiluissa (Kauppila, Kärnä, Pihlainen & Koskela 2017).
Molemmat osapuolet nostivat onnistuneen etäkuntoutuskokemuksen merkittäviksi tekijöiksi toimivan vuorovaikutussuhteen sekä tuen saamisen teknologian käytössä. Fyysisen kontaktin puuttumisen vuoksi vuorovaikutuksen onkin tunnistettu olevan etäyhteydelle erityisen tärkeää (Vuononvirta 2016: 93) Haastatteluissa tuen merkitys korostui palvelun aloituksessa, etenkin jos käytössä oli asiakkaan oma laitteisto. Kehitettäviksi kohteiksi voitiin nostaa soveltuva teknologia, ammattilaisten koulutus, käyttäjätuki sekä kuntoutuksen tavoitteellisuus sisältöineen.
PHHYKY etäkuntoutusta lähdetään opinnäytetyön perusteella jatkokehittämään. Tarkoituksena on luoda palveluprosessi jossa palvelu kuvataan sisältöineen, jotta palvelu jatkossa vastaisi yhä paremmin sekä ammattilaisten, että asiakkaiden tarpeita.
Lisätietoja
Julén Outi, 2022. Kehitettävänä etäkuntoutus. PHHYKY kotikuntoutuksen EKU-asiakkaiden ja fysioterapeuttien etäkuntoutuskokemukset ja kehittämistarpeet. Helsinki: Metropolia AMK.
Opinnäytetyöhön liittyvään teemahaastatteluun vastasi kolme asiakasta ja ammattilaisten Webropol-kyselyyn vastasi viisi fysioterapeuttia.
Kirjoittaja
Outi Julén, fysioterapeutti AMK, ikääntyneiden kuntoutuksen ja etäkuntoutuksen ammattilainen. Valmistumassa YAMK tutkintoon kesäkuussa 2022.
Lähteet
Kauppila, P., Kärnä, E., Pihlainen, K ja Koskela, T. (toim.) 2017. Teknologia ikäihmisen tukena – ketterän kokeilukulttuurin ytimessä. IkäOTe - Ikääntyvien oppiminen ja hyvinvointiteknologiat -hanke. Grano Oy, Jyväskylä. Viitattu 5.5.2022.
Kauppinen, S., Kesäniemi, E., Luojus, S., Lange, P. & ja Lönn, N. 2020. Tarpeesta ratkaisuksi: yhteiskehittämisen opas sosiaali- ja terveydenhuollossa. Viitattu 14.5.2022.
Laatusuositus hyvän ikääntymisen turvaamiseksi ja palvelujen parantamiseksi 2017–2019. Sosiaali- ja terveysministeriö. Julkaisuja 2017:6. Viitattu 13.5.2022.
Lihavainen, K. 2012. Mobility Limitation, Balance Impairment. A Study with a Comprehensive Geriatric Intervention and Musculoskeletal Pain Among People Aged ≥ 75 Years. University of Jyväskylä. Viitattu 14.5.2022.
Pitkälä, K, Valvanne, J. & Huusko, T. 2016. Geriatrinen kuntoutus. Teoksessa Heikkinen, E., Jyrkämä, J., Rantanen, T. & Aromaa, A. (toim.): Gerontologia. Helsinki: Kustannus Oy Duodecim.
PHHYKY, Strategia 2022. Viitattu 13.5.2022.
Rintala,A., Hakala, S., & Sjögren, T. (toim.). 2017. Sosiaali- ja terveysturvan tutkimuksia. 145. Etäteknologian vaikuttavuus liikunnallisessa kuntoutuksessa. Järjestelmällinen kirjallisuuskatsaus ja meta-analyysi. Kela. Helsinki. Viitattu 16.5.2022.
Salminen, A-L., Hiekkala, S. & J-HStenberg (toim.) 2016. Etäkuntoutus. Kelan tutkimus. Helsinki. Viitattu 15.5.2022.
Vuononvirta. T. 2016. Muita etäkuntoutuksen kohderyhmiä. Teoksessa Etäkuntoutus. Kela, Etäkuntoutus. Salminen, A, Hiekkala, S. & Stenberg, J-H.(toim.) Kelan tutkimus. Helsinki. 13 Viitattu 3.5.2022.
Muistisairaankin mielipiteellä on väliä – mutta miten sitä mitataan?

4.4.2022
Geroblogi
“Tässä olisi tämä asiakastyytyväisyyskysely”, hoitaja sanoo ja lätkäisee A4-kokoisen paperin hoivakotiasukkaan pöydälle. Asukkaalla itsellään ei ole mitään käsitystä siitä, mitä asialla tarkoitetaan, mutta onneksi paikalla oleva omainen näppärästi täyttää sen.
Omainen täyttää asiakastyytyväisyyskyselylomaketta äidin seikkaillessa ympäriinsä. Noh, hoito on ihan ok, mutta äidin pitäisi ainakin päästä enemmän ulos ja niin, pitäisi virikkeitäkin olla enemmän. Tosin äiti inhoaa ulos lähtemistä nykyään, muistisairaana, vaikka ennen liikkui aktiivisesti, eikä viriketoiminta kiinnosta häntä, mutta sitähän ei tytär iltaisin kerran viikossa vieraillessaan tiedä. Niinpä, kenen tyytyväisyyttä tässä mitattiinkaan?
Itsemääräämisoikeus on jokaisen ihmisen, myös vanhuksen, perusoikeus. Se on kirjattuna vuoden 2012 vanhuspalvelulakiin. Samaisessa laissa sanotaan, että sen tehtävä on “parantaa ikääntyneen väestön mahdollisuutta osallistua elinoloihinsa vaikuttavien päätösten valmisteluun ja tarvitsemiensa palvelujen kehittämiseen kunnassa”. Tämä tarkoittaa myös asiakastyytyväisyyden mittaamista ja keräämistä, jotta palveluja voidaan kehittää asiakaslähtöisesti ja oikeaan suuntaan. Miten se tapahtuu luotettavasti ja yhtenäisesti muistisairaitten vanhusten kohdalla ympärivuorokautisessa hoivakodissa, onkin sitten jo toinen asia.
Eettisiä ongelmia
Muistisairauksista kärsivien ihmisten tutkimuksiin ja kyselyihin osallistaminen on eettisesti hankala kysymys. Voidaanko sellaiselta ihmiseltä kerätä tietoa, joka ei välttämättä edes ymmärrä, mihin hän osallistuu? Ovatko tulokset luotettavia, jos tiedonkeruuta toteutetaan vain sellaisille asukkaille, joiden muistisairaus on vain lievää tai jätetään toteuttamatta kokonaan yksikössä, jossa on todettu laatupoikkeamia? Saavatko omaiset tai hoitajat auttaa kyselyn täyttämisessä, ja miten se voitaisiin toteuttaa niin, että vastauksissa kuuluu nimenomaan asukkaan ääni?
Voi nimittäin olla, että muistisairaan ikäihmisen käsitys hänelle itselleen laadukkaasta ja hyvästä hoidosta on eri kuin hänen omaisensa, tai että hoitajan kirjaamat vastaukset kaunistelisivat kokemuksia hoivan laadusta. Toisinaan saatetaan jättää tekemättä asiakastyytyväisyyskysely kokonaan yksiköissä, joissa on todettu laatupoikkeamia.
Uusi malli kehitteillä
Terveyden ja hyvinvoinnin laitos kehittää parhaillaan mallia, jossa asiakastyytyväisyyden mittaamisesta tehtäisiin kansallisesti yhdenmukaista ja säännöllisesti tapahtuvaa toimintaa, jossa myös tiedonkeruun toteutusmallit olisivat kaikissa yksiköissä samat. Osassa kunnista ja kaupungeista ollaan jo pidemmällä sekä asiakastyytyväisyyden yhtenäisessä keräämisessä ja julkaisemisessa kuin yleisemminkin hoivakoteihin liittyvän tiedon keräämisessä yhden palvelun alle, esimerkkinä vaikkapa Länsi-Uudenmaan hoivakotiportaali.
Kun uusi maakuntahallinto ja siihen liittyvät hyvinvointialueet aloittavat toimintansa vuoden 2023 alussa, on luultavaa, että tarve ja tahtotila kehittää ja käyttää yhtenäisiä, standardoituja toimintatapoja kasvaa entisestään. Tähän mittavaan tehtävään tulee aloittaa varautuminen jo hyvissä ajoin, jotta lain määrittämä velvollisuus antaa ikäihmisille, myös muistisairaille, aito mahdollisuus vaikuttaa omiin palveluihinsa toteutuisi.
Kirjoittaja:
Annariikka Rantala, vanhustyö (YAMK) -opiskelija, Metropolia Ammattikorkeakoulu
Lähteet:
Vanhuspalvelulaki 980/2012 Laki ikääntyneen väestön toimintakyvyn… 980/2012 - Ajantasainen lainsäädäntö - FINLEX ®
Länsi-Uudenmaan hoivakotiportaali Länsi-Uudenmaan hoivakodit (lu-palvelut.fi)
Suvi Leppäaho, Sini Siltanen & Sari Kehusmaa 2021: Kohti kansallista vanhuspalvelujen asiakastyytyväisyyskyselyä – tiedonkeruun toteutusmallit vertailussa. Työpaperi 18/2021. Terveyden ja hyvinvoinnin laitos. Kohti kansallista vanhuspalvelujen asiakastyytyväisyyskyselyä – tiedonkeruun toteutusmallit vertailussa (julkari.fi)











Kommentit
Ei kommentteja